【PPT课件】腹腔镜麻醉:气腹机制、肺通气与高危干预,PPT+宣讲稿
- 2026-04-08 21:38:51
完整PPT预览
文 章 底 部 获 取 原 版 PPT


1. 内容: 【PPT课件】腹腔镜麻醉:气腹机制、肺通气与高危干预,PPT+宣讲稿
2. 页数:共27页,无水印可二次编辑
3. 目录:
01 物理机制:气腹建立与体位改变的双重叠加
02 氧供受限:气腹对呼吸系统的深刻影响03 动力波动:气腹对循环系统的心血管冲击
04 危机放大:特殊人群的高危风险管控
05 精准护航:麻醉管理与临床干预策略
腹腔镜手术以其微创优势在临床被广泛应用,但它绝非毫无生理干扰的“微创”过程。在CO₂人工气腹和极端体位的双重作用下,患者的呼吸循环系统面临着巨大的压力挑战。本文将带您深入剖析人工气腹带来的生理学冲击,并分享围术期麻醉管理的精准干预策略。

一、 物理机制:CO₂人工气腹与体位的双重叠加
建立稳定、安全的气腹环境是腹腔镜手术成功的基础。CO₂因化学性质稳定、高水溶性且不易形成致命性气栓,成为建立人工气腹的首选。
• 气腹压力控制:常规手术的腹内压(IAP)安全阈值在12-15 mmHg,超过此警戒值的高压状态会带来潜在伤害,需根据患者体型动态调整。
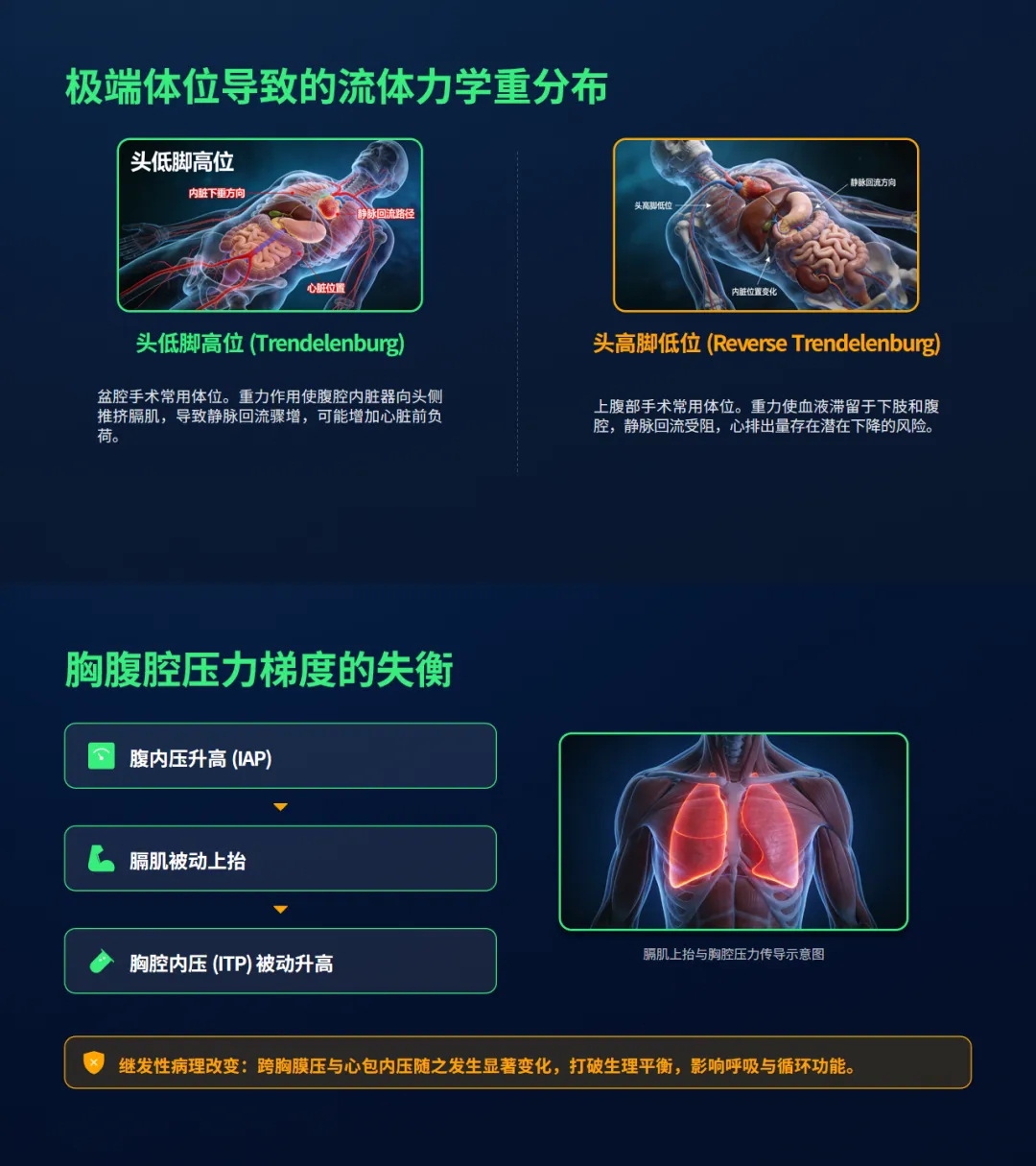
• 极端体位挑战:盆腔手术常用的头低脚高位会使静脉回流骤增,加重心脏前负荷。上腹部手术的头高脚低位则可能导致静脉回流受阻,存在心排出量下降的风险。

二、 氧供受限:气腹对呼吸系统的隐形重压
在麻醉管理中,应对呼吸力学的机械性恶化是核心重点:
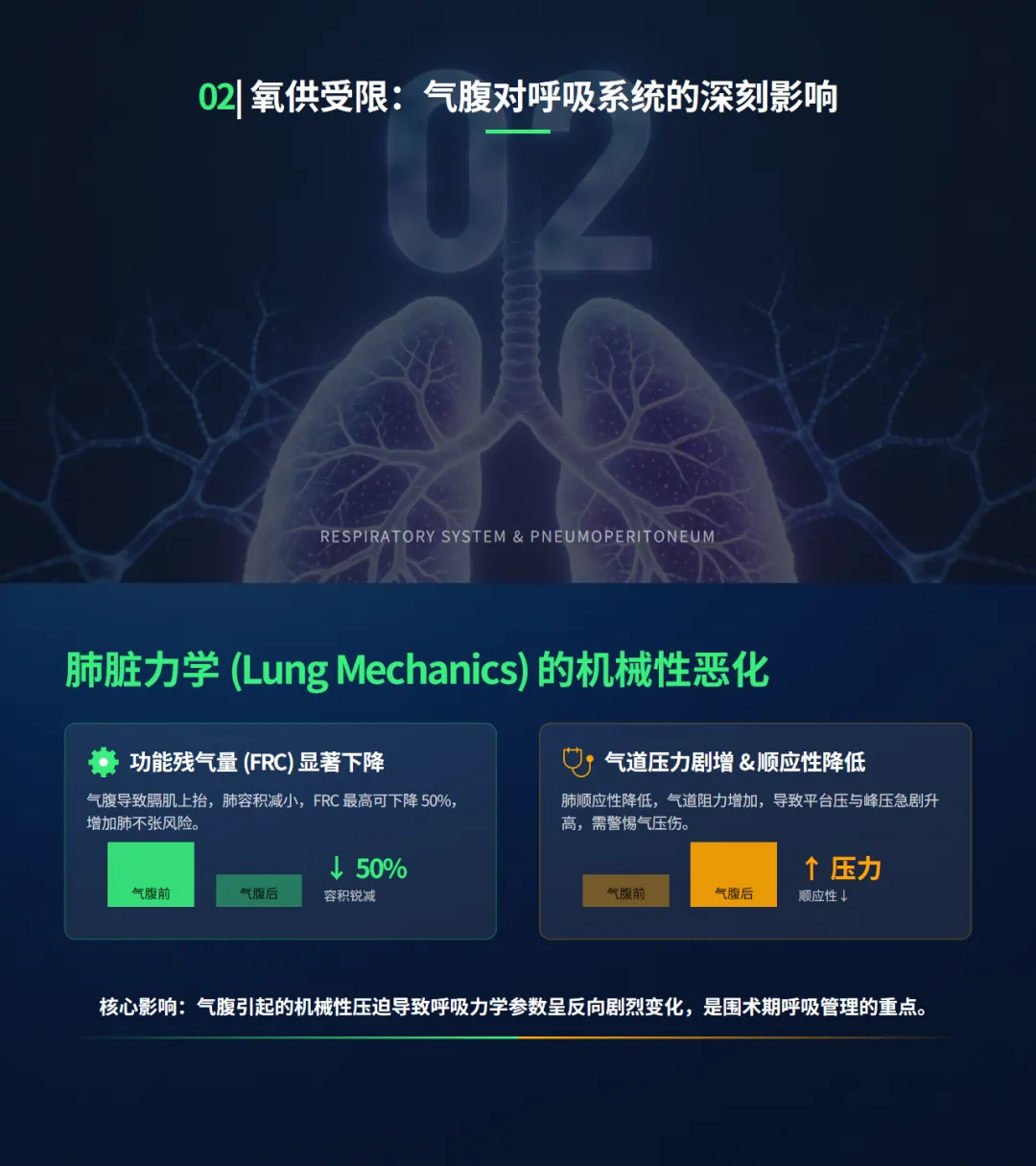
• 肺脏力学改变:气腹导致膈肌被动上抬,使得功能残气量(FRC)最高可下降50%,气道阻力与峰压急剧升高,增加了肺不张与气压伤的风险。
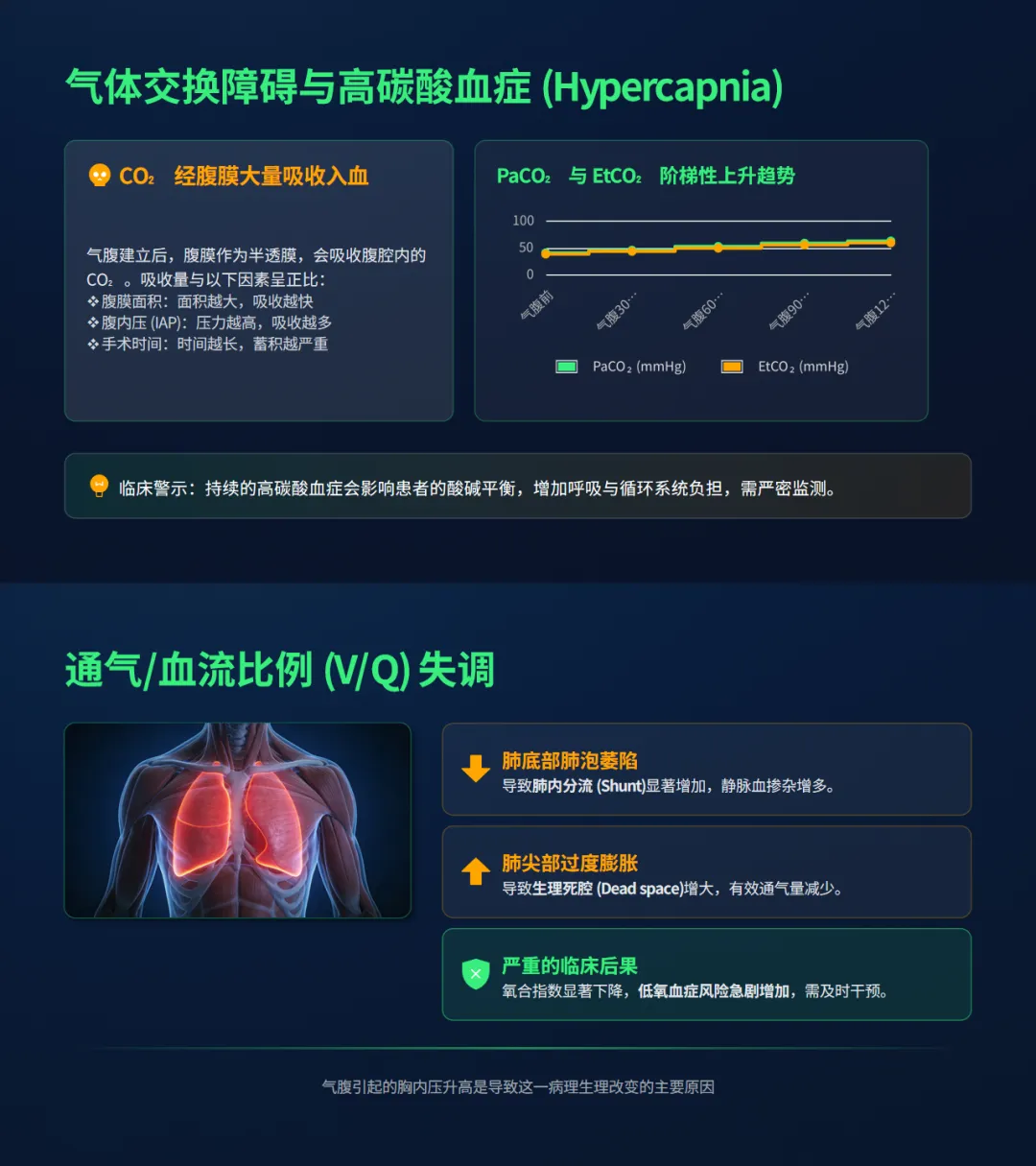
• 高碳酸血症预警:腹膜作为半透膜会大量吸收CO₂,导致血气指标中PaCO₂与EtCO₂呈现阶梯性上升,进而引发高碳酸血症并影响酸碱平衡。
• V/Q失调(通气/血流比例失调):肺底部肺泡萎陷增加了静脉血掺杂与肺内分流,肺尖部过度膨胀则增加了生理死腔,导致氧合指数显著下降。
• 呼吸系统并发症:过高的气腹压力可能引发皮下气肿、压迫大血管的纵隔气肿,甚至危及生命的二氧化碳气胸。

三、 动力波动:气腹对循环系统的心血管冲击
腹腔镜手术期间的血流动力学剧烈波动,对患者心脏做功提出严峻考验:
• 前负荷双相波动:气腹初期,内脏静脉血被挤入中心循环使前负荷短暂升高;进入高压期后,下腔静脉受压塌陷,静脉回流锐减导致前负荷最终下降。
• 后负荷全面攀升:机械性压迫血管加上神经体液反射释放的儿茶酚胺,导致外周血管阻力(SVR)通常升高30%-50%,形成危险的“高血压低排”状态。
• 心律失常风险:气腹建立瞬间的腹膜牵拉极易引起强烈迷走神经反射,引发心动过缓;高碳酸血症期则易诱发室速等恶性心律失常。
• 器官灌注隐患:肾静脉受压会导致尿量急剧减少,肝肠等内脏也面临缺血再灌注损伤的风险。



四、 危机放大:特殊人群的高风险管控
在老年、肥胖及慢阻肺患者中,腹腔镜手术的生理干扰会被显著放大:
• 老年及心功能不全患者:由于心肌顺应性差,无法代偿剧烈的前后负荷波动,极易诱发心肌缺血或急性左心衰竭。
• 肥胖人群:本身基础肺容积减小,气腹叠加后极易发生致死性的低氧血症与极难纠正的高碳酸血症。
• COPD(慢性阻塞性肺疾病)患者:气道阻力极大,CO₂极难有效排出;且长期病变伴随的肺大泡在正压通气下极易破裂,存在张力性气胸的致命危险。


五、 精准护航:麻醉管理与临床干预策略
为化解气腹带来的危机,麻醉医生需将多维度的精准干预贯穿始终:
• 保护性肺通气策略 (LPVS):以增加呼吸频率为主提升分钟通气量,配合5-10 cmH₂O的PEEP防止肺泡萎陷,并间断实施肺复张手法打开塌陷肺泡,保护肺功能。
• 血流动力学优化:采取目标导向液体治疗 (GDFT) 对抗静脉压迫;心率减慢时及时应用阿托品,血压过高时精准滴定乌拉地尔、艾司洛尔等短效降压药。
• 外科协同机制:严格遵循初始流速< 2L/min的缓慢充气原则;倡导维持8-10 mmHg的低压气腹理念,并配合深度肌松以优化手术视野。
• 术后复苏管理:彻底排空残留CO₂以减轻术后肩部牵涉痛,并必须充分拮抗肌松,确保通气量完全达标后再安全拔除气管导管。



腹腔镜手术的顺利开展离不开麻醉科与外科的紧密协作。麻醉医生如同在充满重压的深海舱中掌舵,只有对呼吸循环系统保持严密监测与动态调节,才能在围术期为患者生命构筑最坚实的防线。


