疑难病例讨论-脓毒症PPT课件
- 2026-04-02 17:21:13

👆👆👆👆👆















【感染源识别与微生物学策略】
感染源的快速定位是脓毒症治疗的第一步。通过详细询问病史(近期手术、侵入性操作、旅行史)、全面体格检查和有针对性的影像学检查(CT、超声),寻找潜在感染灶。血培养应在抗生素使用前完成,建议至少2套,包括需氧和厌氧瓶,每套10-20ml,以提高阳性率。对于怀疑腹腔感染、中枢神经系统感染或血管内导管相关感染的患者,应留取相应标本进行培养。分子诊断技术如PCR、mNGS可缩短病原检出时间,适用于危重患者,但需结合临床评估,避免过度治疗。值得注意的是,约30%-40%的脓毒症患者血培养阴性,此时需结合感染指标(PCT、CRP)、影像学表现及治疗反应综合判断。
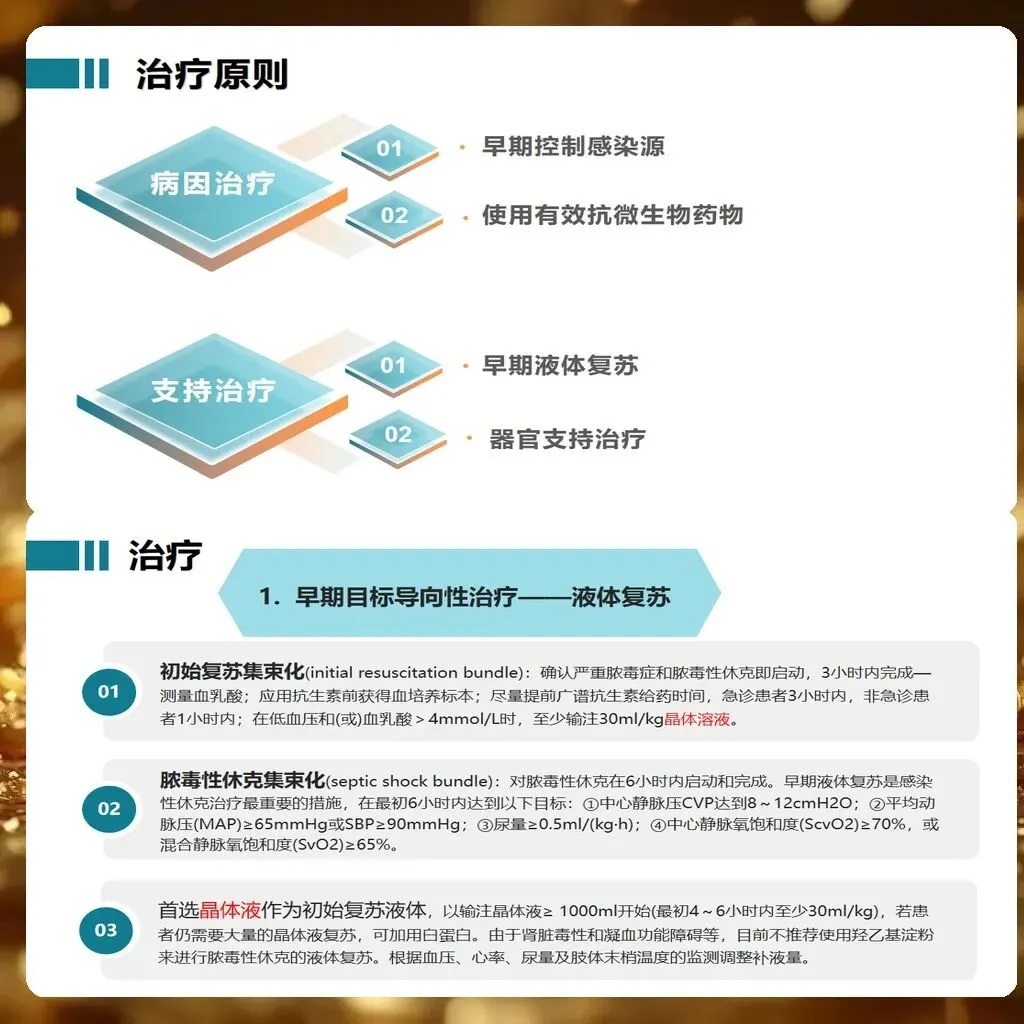
【早期液体复苏策略】
液体复苏是脓毒症治疗的基石,但并非越多越好。2024版指南强调限制性液体管理策略。首选晶体液(平衡盐溶液),避免使用羟乙基淀粉。初始复苏阶段,30ml/kg晶体液负荷试验,但需在1-3小时内完成,而非传统的一味推注。复苏目标设定为:平均动脉压(MAP)≥65mmHg,尿量≥0.5ml/kg/h,中心静脉血氧饱和度(ScvO2)≥70%或混合静脉血氧饱和度(SvO2)≥65%。对于乳酸≥4mmol/L的患者,建议每2-4小时监测乳酸水平,目标是在初始6小时内乳酸下降幅度≥10%。
重要的是,复苏过程中必须动态评估液体反应性。推荐采用被动抬腿试验(PLR)或每搏变异度(SVV)判断是否需要继续补液。一旦患者脱离低灌注状态,即应转为液体负平衡策略,每日净出量500-1000ml,以减少组织水肿和器官功能障碍。盲目大量补液可能导致容量超负荷,加重肺水肿、腹内高压,反而增加病死率。

【抗生素优化治疗】
抗生素使用遵循"早、准、广、足"原则。早期是指确诊脓毒症后1小时内启动抗生素治疗,每延迟1小时,死亡率增加8%。准确是指根据可能的感染部位、当地耐药率及患者个体因素选择抗生素。广覆盖是指在病原未明确前,选择覆盖革兰阳性菌和阴性菌的广谱抗生素,如碳青霉烯类联合万古霉素或利奈唑胺。足量是指根据药代动力学/药效学(PK/PD)原则优化给药方案,重症患者建议采用延长输注或持续输注方式以提高疗效。
抗生素降阶梯是优化治疗的关键环节。一旦病原体明确且药敏结果回报,应立即降阶梯,选择针对性窄谱抗生素。治疗疗程一般为7-10天,但对于感染源控制困难、免疫抑制患者,可能需要延长至14-21天。值得注意的是,不应以PCT正常作为停药的唯一指标,需结合临床改善情况综合判断





