输血安全管理和输血知识培训课件 | 护理人员避坑手册PPT模板
- 2026-04-15 23:52:14






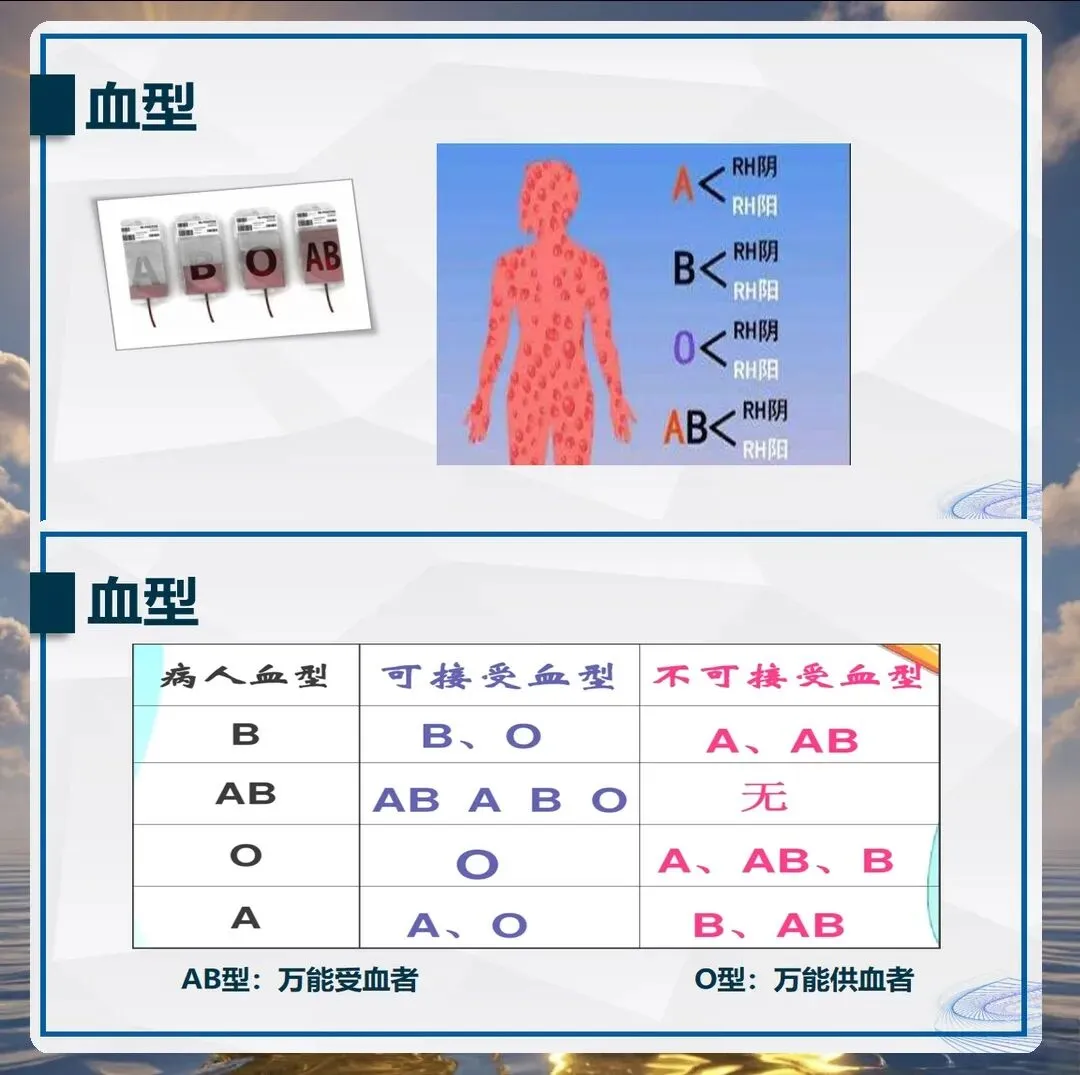

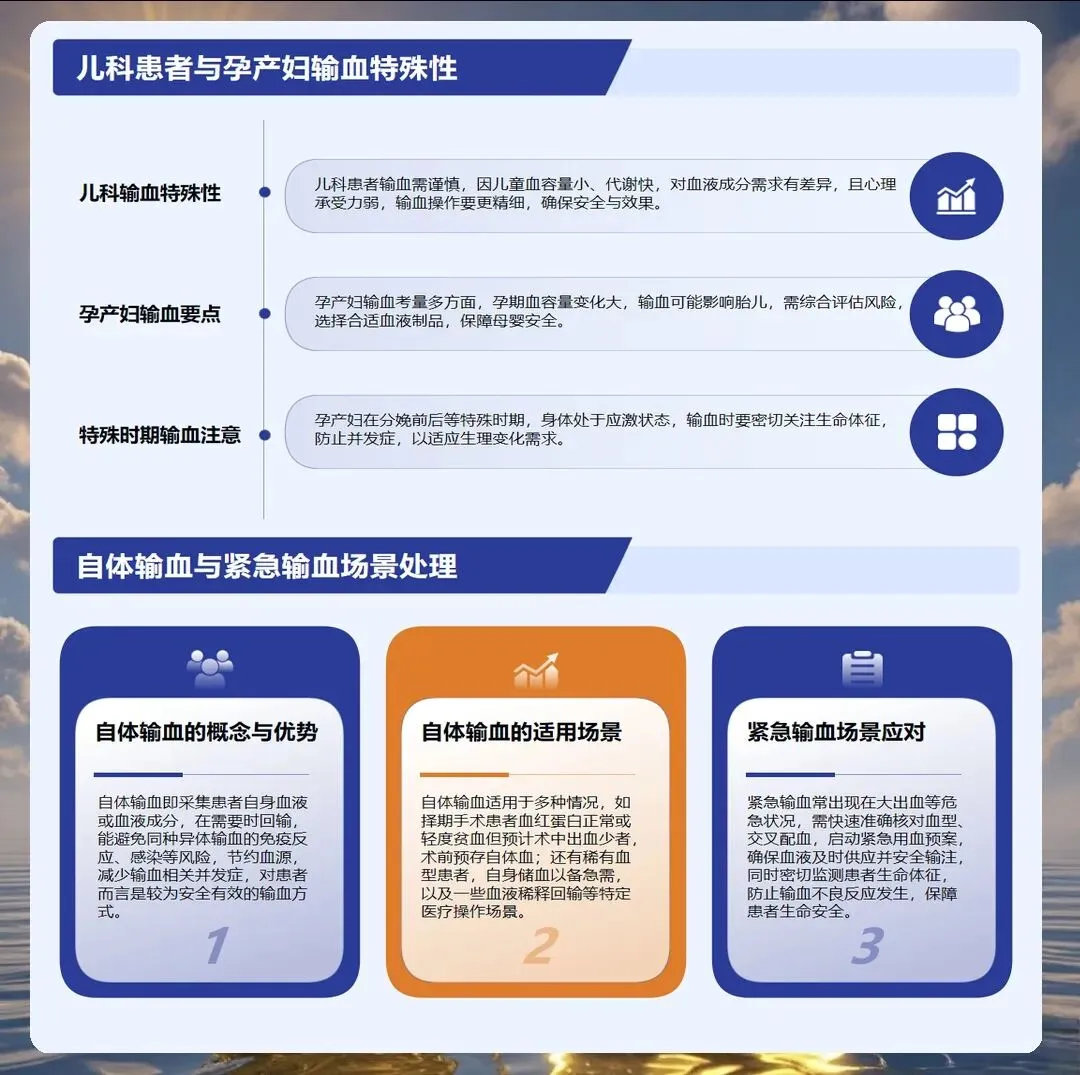
输血指征的把握是第一步。不是所有贫血患者都需要输血,也不是所有失血患者都必须立即输血。护理人员要了解输血适应症和禁忌症,血红蛋白低于每升七十克或红细胞压积低于百分之二十二通常需要考虑输血,但对于心功能不全、老年患者,可能需要更积极的输血策略。慢性贫血患者应尽量纠正病因,输血只是临时支持措施。输血前必须评估患者的心肺功能、凝血功能、血容量状态,全面评估后才能决定输血的必要性和时机。
输血前准备要严格执行三查八对制度。三查指查血液的有效期、血液质量、输血装置是否完好。八对指对患者姓名、床号、住院号、血型、交叉配血试验结果、血液种类、血袋编号、血量。双人核对是关键环节,必须两名医护人员共同核对,确认无误后签字。床边核对时还要让患者自报姓名,确认身份信息。输血前还要测量患者体温、脉搏、呼吸、血压,记录基础生命体征。这些数据作为输血过程中的对比基准,能够及时发现异常反应。


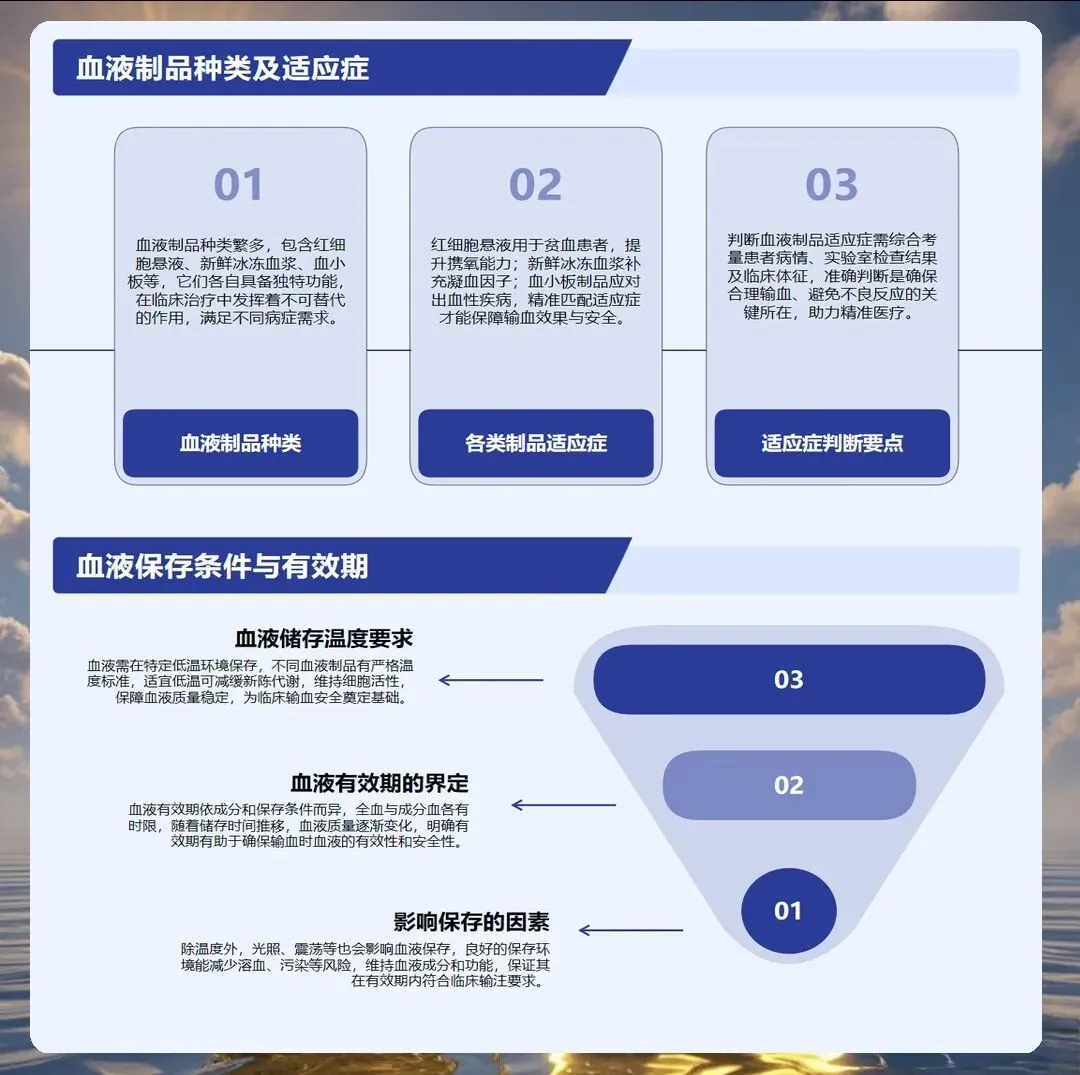
血液制品的储存和运输有严格要求。全血和红细胞悬液应保存在二至六摄氏度环境中,血浆和冷沉淀应保存在零下二十摄氏度以下,血小板保存在二十二至二十四摄氏度环境中持续振荡。不同血液制品的保存期限不同,红细胞悬液一般三十五天,血浆一年,血小板只有五天。护理人员要定期检查储存设备的温度记录,确保温度在规定范围内。从血库取血后要尽快使用,红细胞离开储存环境后三十分钟内开始输注,四小时内必须输完。血浆输注前要在三十七摄氏度水浴中融化,不能直接室温融化,以免破坏凝血因子。

输血速度要严格控制。开始输血的前十五分钟要缓慢输注,每分钟不超过二十滴,密切观察患者有无发热、寒战、皮疹、呼吸困难等反应。无异常反应后可以调整到适当速度,红细胞一般每分钟四十至六十滴,血浆每分钟三十至四十滴,血小板要快速输注,以患者能够耐受为准。老年患者、心功能不全患者、儿童患者要减慢输注速度,避免循环负荷过重引起肺水肿。一次输血不应超过四个单位,确实需要大量输血时要监测凝血功能和电解质变化。

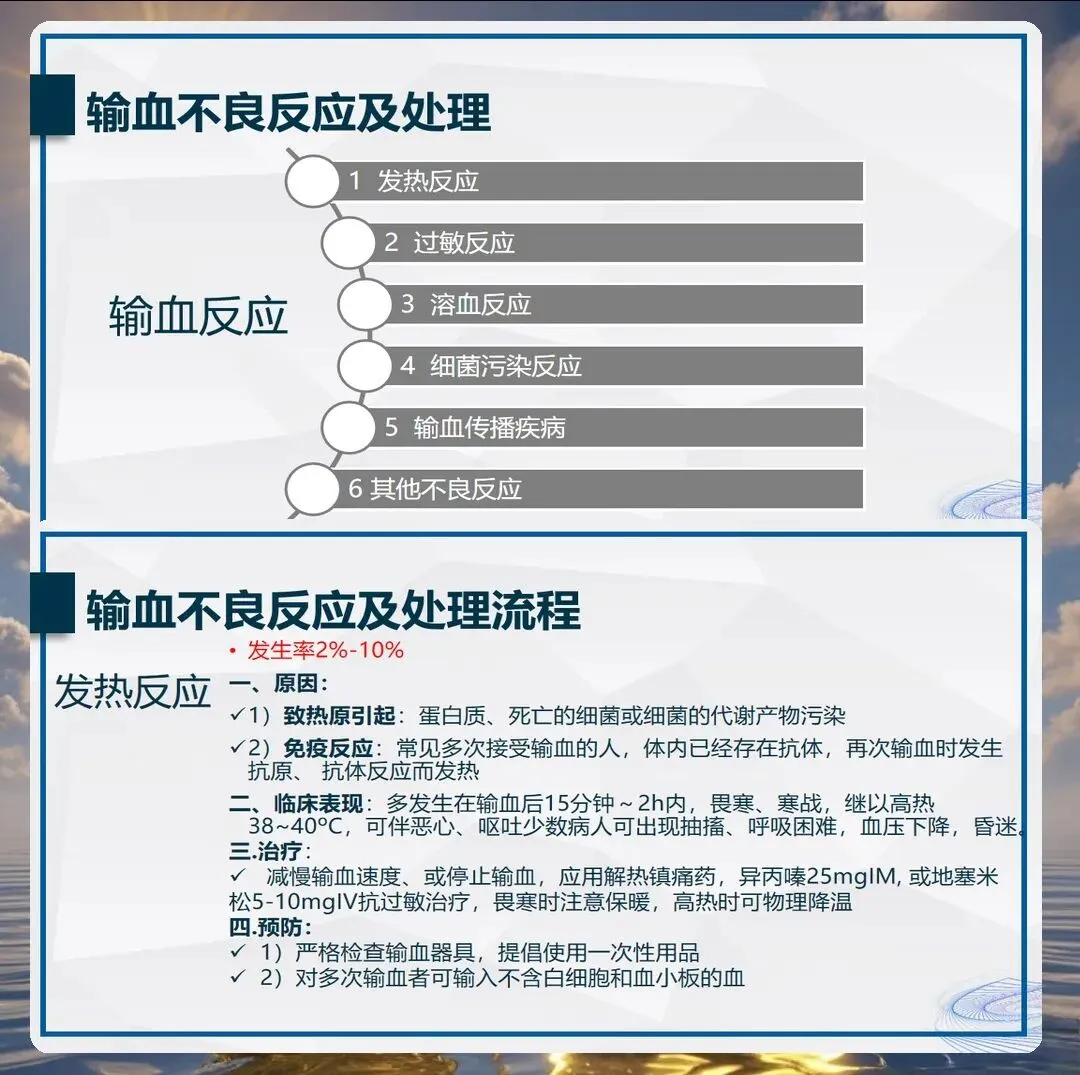
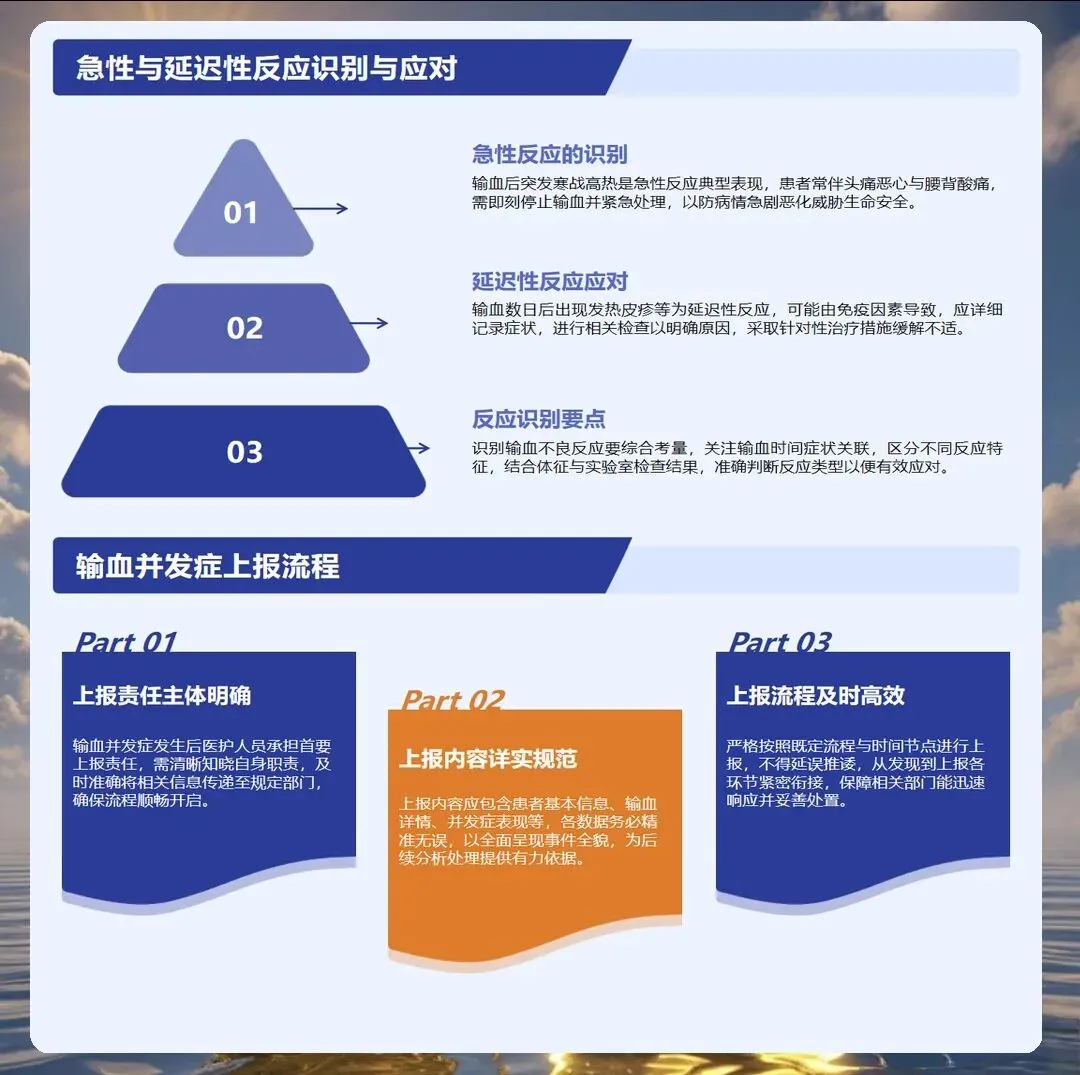
输血过程中的监护要全程进行。护理人员要每十五分钟测量一次生命体征,连续观察一小时,然后改为每小时测量一次,输血结束后还要测量一次。重点观察体温变化,发热是最常见的输血反应,通常在输血开始后十五分钟至两小时内发生。非溶血性发热反应通常无需特殊处理,减慢输注速度、物理降温即可缓解。严重的发热、寒战、腰痛、酱油色尿要警惕急性溶血反应,立即停止输血,通知医生处理。过敏反应多在输血开始后几分钟内发生,表现为皮疹、瘙痒、呼吸困难,严重者可导致过敏性休克。
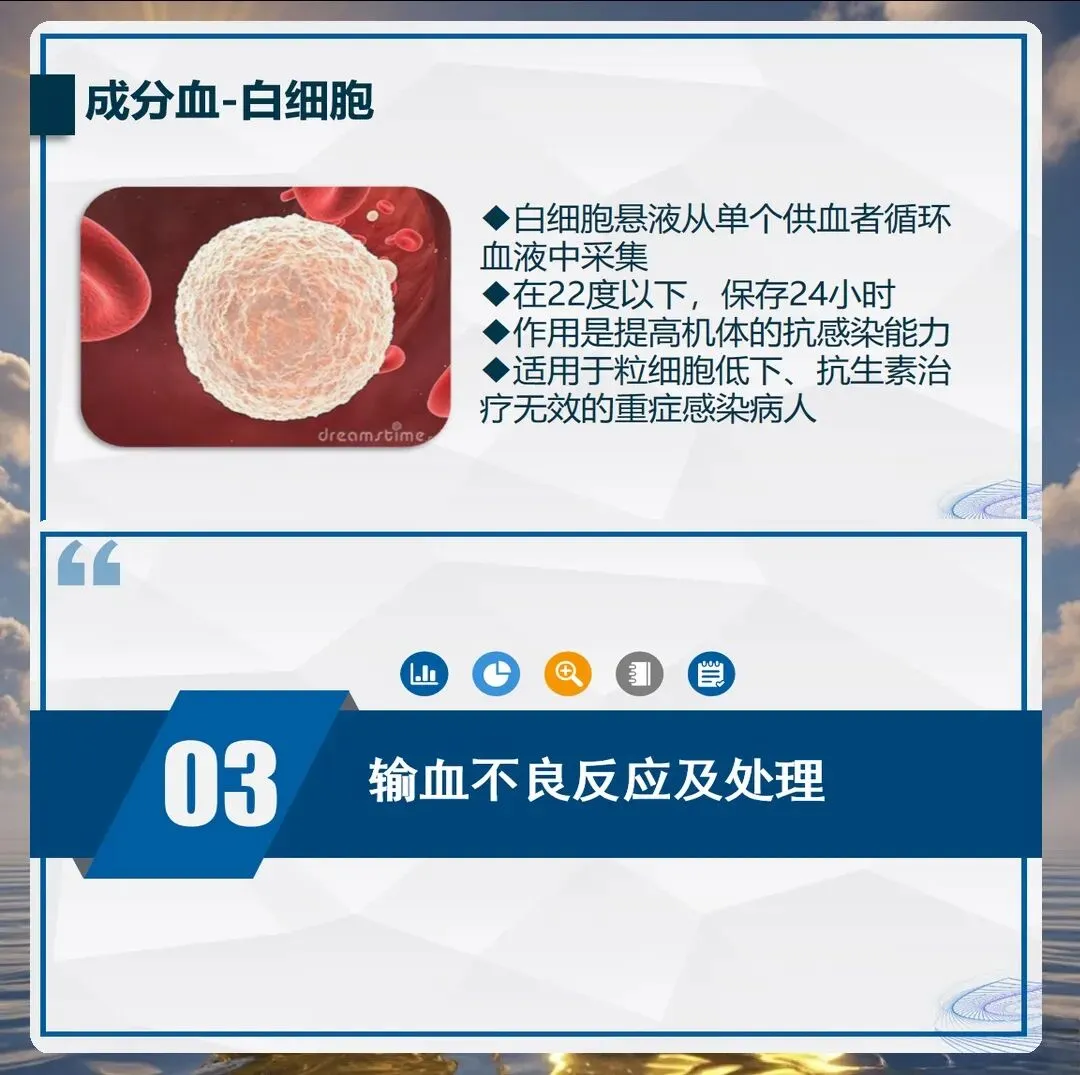
输血不良反应的处理要及时准确。急性溶血反应是最严重的输血并发症,多由血型不合引起,起病急、进展快,可导致休克、肾衰竭、死亡。一旦发生立即停止输血,保持静脉通路通畅,快速补液、利尿、碱化尿液,保护肾功能。过敏反应轻者口服抗组胺药物,重者肌注肾上腺素,保持呼吸道通畅。循环超负荷多见于老年、心功能不全、输血速度过快的患者,表现为呼吸困难、咳嗽、咳粉红色泡沫痰,立即停止输血、半卧位、吸氧、利尿。输血相关急性肺损伤通常在输血六小时内发生,表现为急性呼吸窘迫,需要机械通气支持。