医务人员职业暴露预防及处理培训课件:从风险管控到应急响应的全流程管理体系-PPT模板-分享
- 2026-04-09 12:46:16







一、职业暴露的风险识别与危害评估
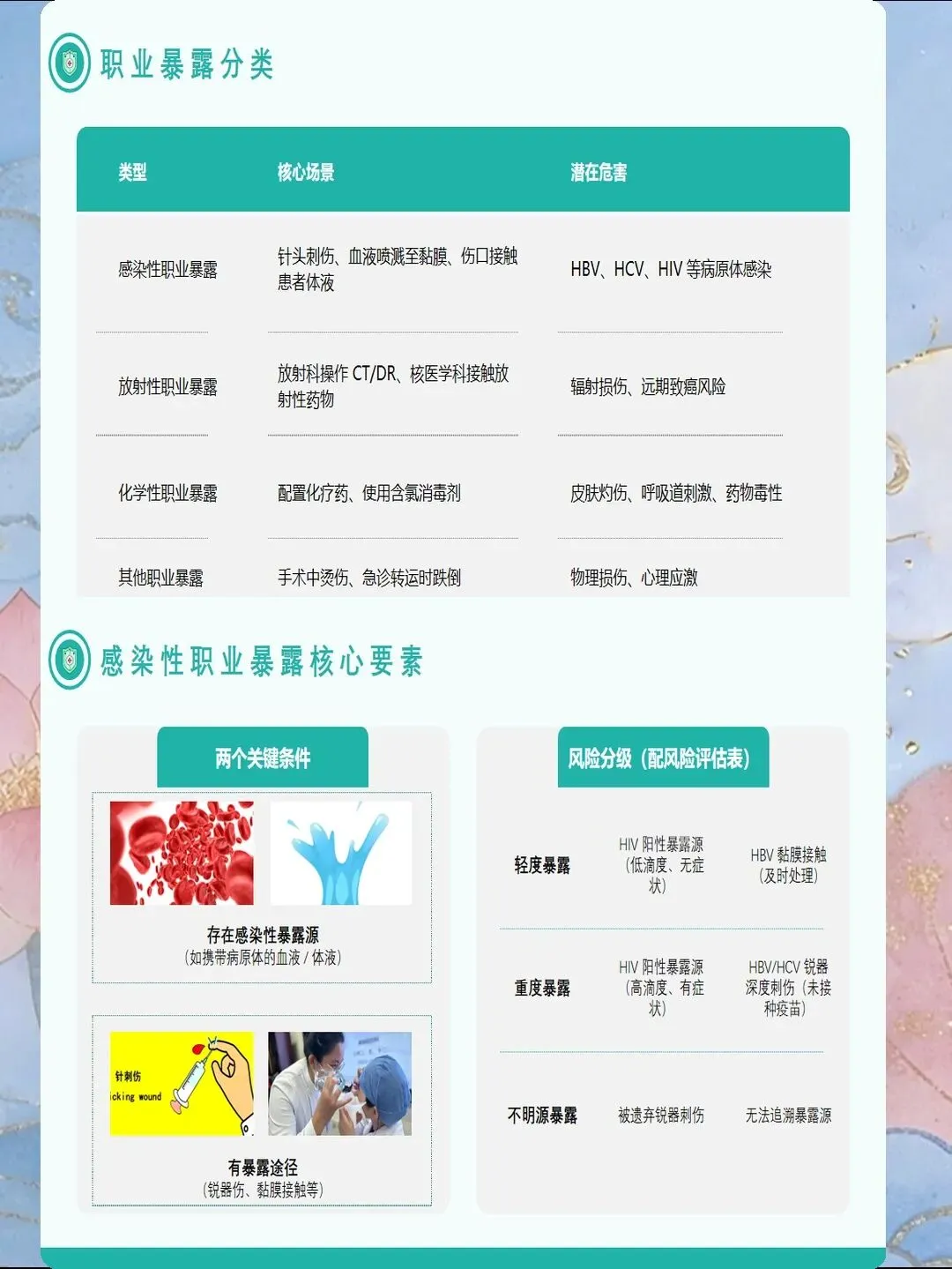
职业暴露需采用"源头识别-路径分析-危害评估"三维策略。源头识别需明确暴露源种类:血源性病原体(乙型肝炎病毒HBV、丙型肝炎病毒HCV、艾滋病病毒HIV、梅毒螺旋体等)、化学性危害(抗肿瘤药物、麻醉剂、消毒剂、甲醛等)、物理性危害(锐器伤、辐射、高温、噪音)、生物性危害(结核分枝杆菌、新型冠状病毒、多重耐药菌等)。路径分析需识别暴露途径:针刺伤(占70%-80%)、黏膜暴露(占15%-20%)、皮肤破损暴露(占5%-10%)、吸入暴露(占3%-5%)、摄入暴露(占2%-3%)。危害评估需评估暴露严重程度:暴露源病毒载量(高、中、低)、暴露量(大量、少量、微量)、暴露部位(高危部位如针刺伤、低危部位如完整皮肤暴露)、暴露者免疫状态(已免疫、未免疫、免疫不全)。2025年指南推荐建立"职业暴露风险评估矩阵",根据暴露源风险等级、暴露量、暴露部位、免疫状态四个维度评估综合风险,风险等级分为极高风险、高风险、中风险、低风险,指导暴露后处理决策。研究表明,风险评估矩阵可使暴露后处理准确率提升35%,资源分配效率提升40%。

重点科室与高风险操作需重点关注。重点科室包括:手术室(针刺伤发生率25%-30%)、急诊科(针刺伤发生率20%-25%)、ICU(血液/体液暴露发生率15%-20%)、检验科(血液/体液暴露发生率10%-15%)、口腔科(针刺伤发生率8%-12%)、血透中心(血液/体液暴露发生率5%-8%)。高风险操作包括:静脉采血(针刺伤发生率15%-20%)、静脉注射(针刺伤发生率12%-15%)、手术缝合(针刺伤发生率10%-12%)、废物处置(针刺伤发生率8%-10%)、器械清洗(针刺伤发生率6%-8%)、气管插管(黏膜暴露发生率4%-6%)。2024年引入"职业暴露智能监测系统",通过视频分析技术自动识别高风险操作行为,通过工作流分析识别高风险时段与场景,AI算法自动预警暴露风险,风险识别准确率达85%以上,预警及时率提升70%。
二、职业暴露的预防策略与标准预防
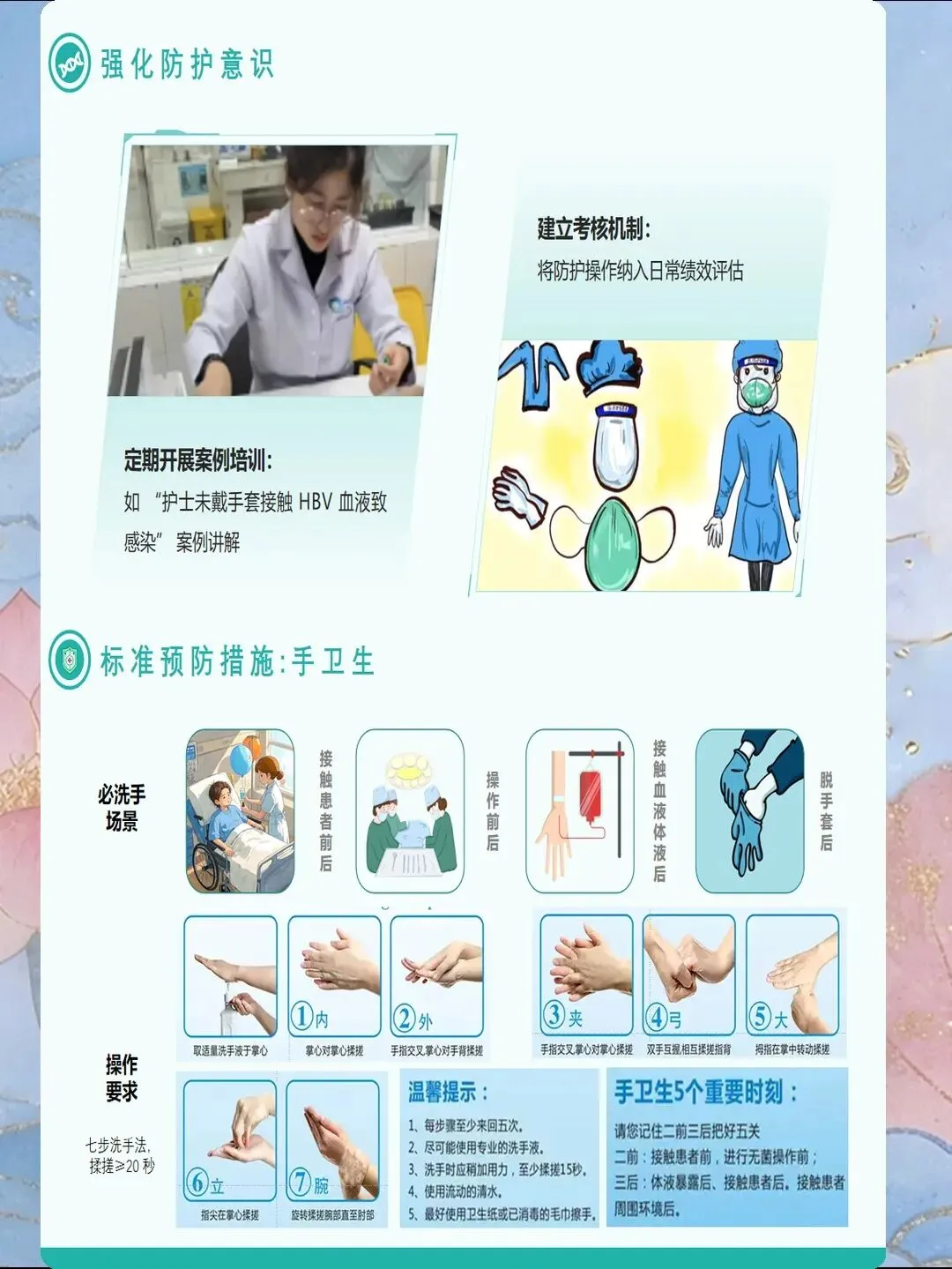
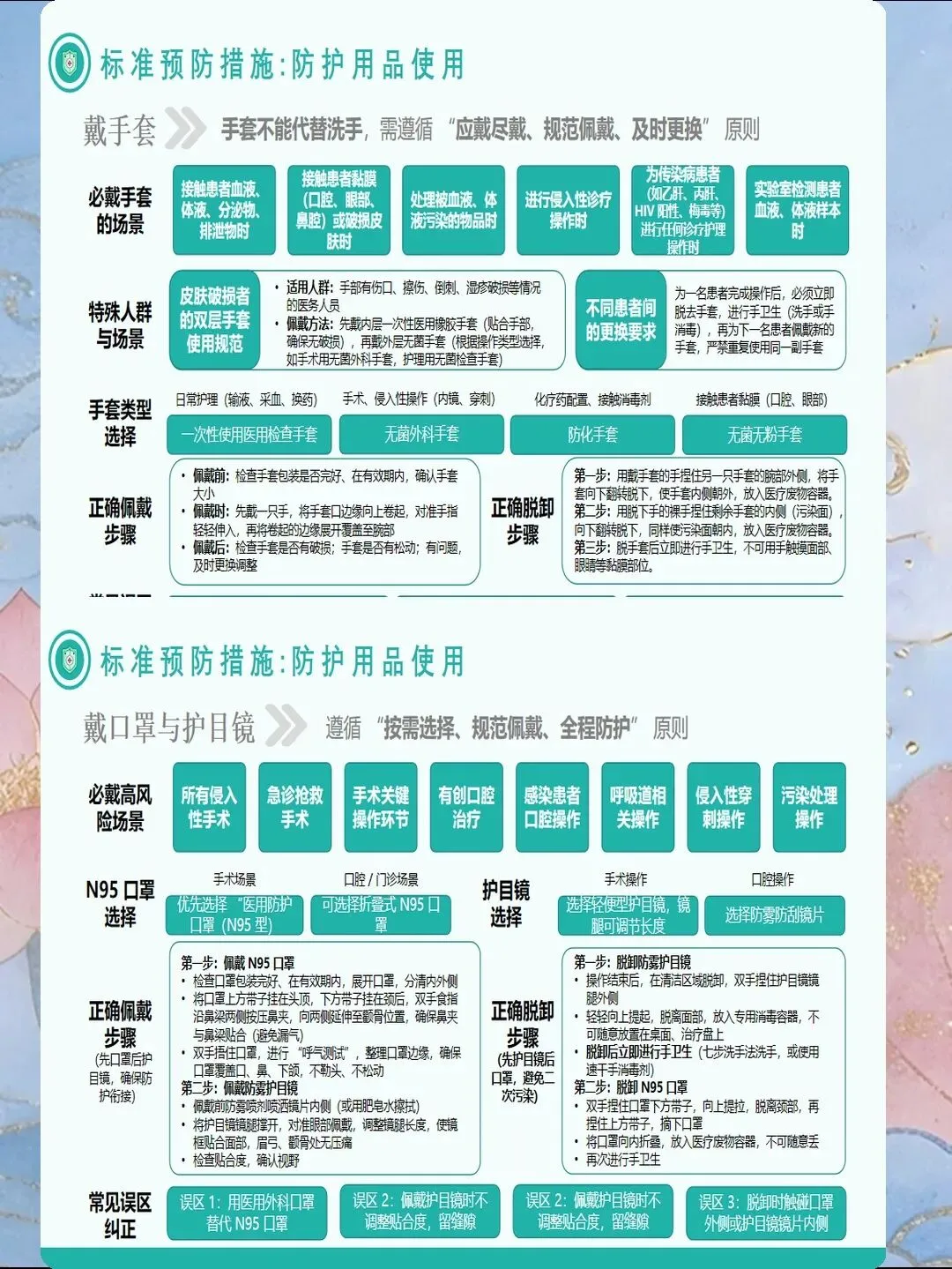
标准预防是职业暴露预防的基石,核心原则为"将所有患者的血液、体液、分泌物、排泄物(不含汗液)以及破损的皮肤和黏膜均视为具有传染性,接触时必须采取防护措施"。2025年指南推荐标准预防的十大核心措施:手卫生(接触患者前后、无菌操作前、接触患者周围环境后、接触血液/体液后必须洗手或手消毒)、个人防护用品使用(根据操作风险选择手套、隔离衣、护目镜、面罩、防护服)、呼吸卫生/咳嗽礼仪、安全注射、医疗废物管理、环境清洁消毒、器械处理、职业健康安全、患者安置。研究表明,严格执行标准预防可使职业暴露发生率降低55%-65%。

针刺伤预防需采用"工程控制-行政控制-行为控制"三维策略。工程控制包括:使用安全型锐器(安全型注射器、安全型静脉留置针、安全型手术缝合针),建立锐器盒使用制度(锐器盒放置位置合理、装满3/4时及时更换、密闭运输处理)。行政控制包括:建立针刺伤风险评估制度(每季度评估各科室针刺伤风险),制定高风险操作规范(静脉采血、静脉注射、手术缝合的标准操作流程),限制不必要的侵入性操作。行为控制包括:禁止双手回套针帽(如必须回套需使用单手技术),禁止徒手弯曲针头,禁止徒手分离针头,禁止手持锐器走动,锐器使用后立即放入锐器盒。2024年引入"安全型锐器智能管理系统",通过RFID技术追踪锐器使用全流程,自动识别不安全操作行为并实时提醒,不安全操作行为识别准确率达90%以上,针刺伤发生率降低45%。

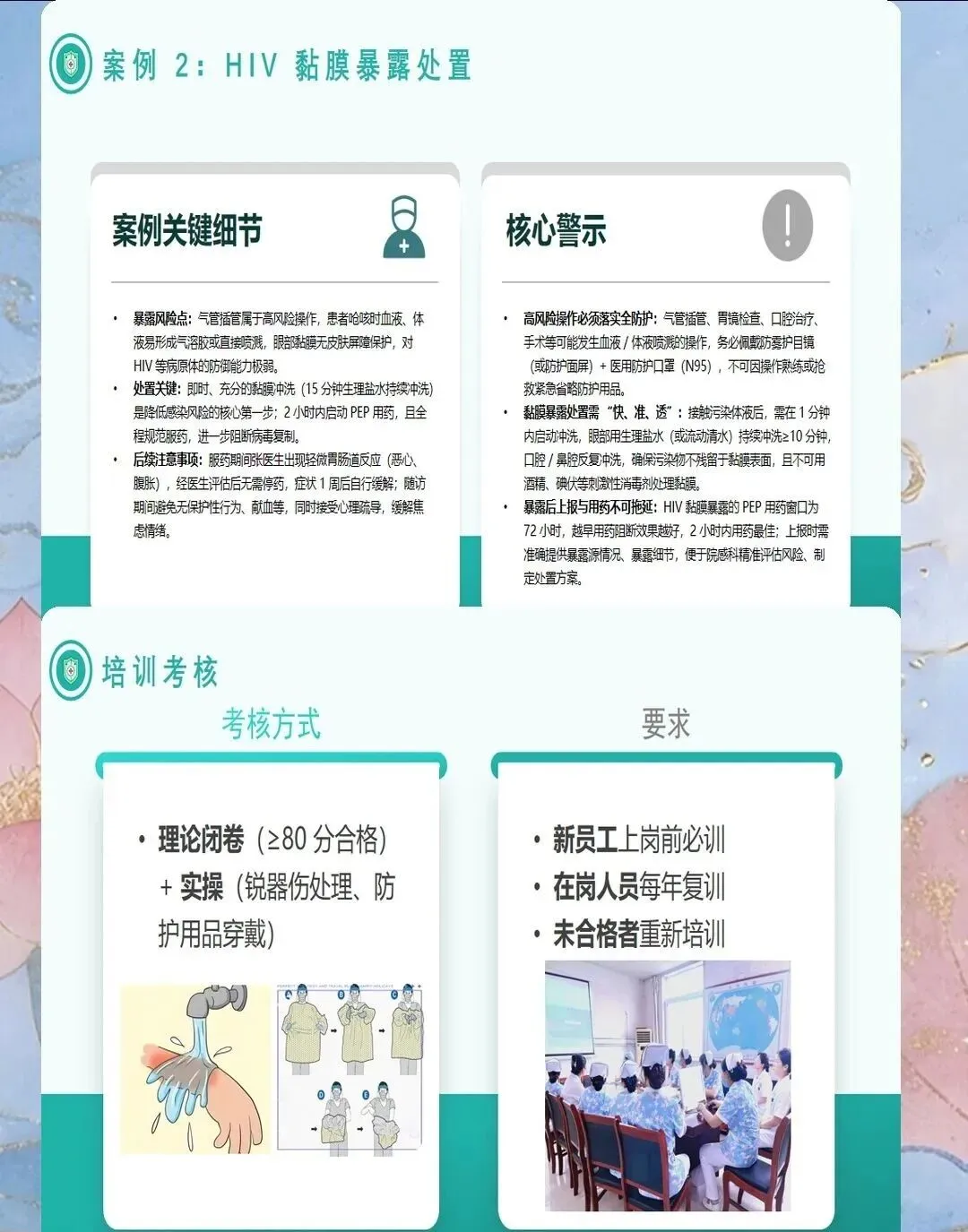
三、血源性病原体暴露的规范处置流程
血源性病原体暴露后需立即启动"一挤二冲三消毒四报告五评估六随访"六步处置流程。第一步:立即从近心端向远心端挤压伤口,尽可能挤出污染血液(禁止挤压伤口局部),使用流动水和肥皂液清洗伤口,用75%乙醇或0.5%碘伏消毒伤口,包扎伤口。第二步:黏膜暴露(眼、口、鼻)立即使用大量生理盐水或清水反复冲洗,避免揉搓。第三步:立即向科室负责人或感染控制科报告暴露情况,填写《职业暴露报告表》,记录暴露时间、地点、方式、暴露源、暴露部位、暴露量。第四步:立即评估暴露源情况(如已知暴露源患者需检测HBV、HCV、HIV、梅毒),评估暴露者免疫状态(乙肝表面抗体、丙肝抗体、HIV抗体)。第五步:根据评估结果决定是否需要暴露后预防(Post-Exposure Prophylaxis, PEP)。第六步:建立暴露随访档案,定期检测(基线、4周、8周、12周、24周),评估感染情况,提供心理支持。研究表明,规范处置流程可使暴露后感染率降低90%-95%。