附课件!收费合规与支付变革双轮驱动:海南专家共话医院医保管理实战路径
- 2026-04-07 18:29:28

立项指南和医保管理是医院高质量发展的两大支柱:立项指南与规范收费是构建透明、高效、可持续的医疗体系基石,不仅保障了医疗机构合法合规运营,还推动其向高质量、人性化、技术驱动方向转型。医保管理则直接关系到医院的生存底线与运营质量,在DRG/DIP支付方式改革下,它通过精细化控费和智能审核,既保障医保回款的现金流稳定,又严防欺诈骗保带来的法律风险。两者相辅相成——医保支付压力倒逼立项决策更注重成本效益,而科学的立项又能为医保控费提供技术支撑,共同推动医院在公益性与效益性之间实现平衡。
为此,由中国抗癌协会医保价格专业委员会主办、中国食药质量促进会三医高质量发展分会支持,海南省医院协会医保专委会承办的第十三期全国医院医保价格质量管理月度线上分享会顺利举办。分享会以每月一期的直播形式进行更新,本期会议邀请了三亚市人民医院医保管理师孙令凯、解放军总医院海南医院卫生经济科主任程珍平作观点分享,由中国食药安全促进会三医高质量协同发展分会副主任委员、海南省医院医保专委会主任委员袁青主持答疑解惑。

本期会议聚焦医保前沿,收获了医保同仁们的高度关注,整场直播会议最高在线人数超1200+!众多医保工作者在直播间听完后纷纷给予肯定与好评!在评论区众多“求课件”的呼声中,为大家分享医保专家的授课PPT,旨在帮助医院医保管理实操工作顺利开展,顺利落地!
DIP支付改革下医院医保管理重塑应对策略与经验分享-程珍平.pptx
以下是两位海南医保人的干货分享总结:
孙主任结合2025 年医疗服务价格立项指南,从政策依据、管理体系、各临床场景收费规范、合规要点等方面展开分享,核心是指导医疗机构规避收费违规风险,精准把握收费边界:
收费监管的政策依据:明确全国飞检、市场监管、卫健等部门的处罚依据为《价格违法行为处罚规定》《医保基金监管条例》、卫健委经济管理年规定及医疗行业九不准,要求医院向院内人员普及相关知识。
医保与物价融合的管理体系:建议医院通过制定内部价格行为管理规定,建立价格管理委员会、专职/ 兼职管理团队,完善工作细则与跨部门联动机制,落实物价管理的主体责任、监督与考核。
立项指南与技术规范的核心区别:立项指南是全国统一的项目名称、说明、定义,教“怎么收”;2023 年国家卫健委发布的医疗服务价格技术规范是教 “怎么做”,二者需融合应用,可通过临床操作的 ICD-9 编码 / 技术规范名称匹配立项指南,明确收费项目。

各临床场景收费规范与违规规避:挑选口腔、麻醉、康复、骨科、超声、检验、中医外治等易出现收费问题的领域,结合案例讲解核心要点:
口腔:正畸等项目按一个疗程收费,取消初戴、调整等单独收费;复杂病例收费需在病历注明符合的标准;“次” 为计价单位的项目指一次就诊/ 完整诊疗过程,禁止拆分计费;根管预备与充填、牙周探针与指数检查等项目互斥,禁止重复收费,拔牙费已含刮搔费用,不可单独收取。
麻醉:麻醉费已含生命体征、麻醉深度等监测费用;联合麻醉按“主麻醉方式 + 联合加收” 收费,禁止叠加计费;危重患者加收需有麻醉前评分评估记录;连台手术中,同一麻醉过程的多部位操作仅收一次麻醉费,独立手术可分别收费;喉罩改插管仅收一次全麻费用。
骨科:骨折内固定/ 骨融合手术的取骨植骨费,需按操作类型判断是否可收;椎管减压与椎管减压融合内固定费在同一节段互斥,禁止重复收费;脊柱肿物收费需先判断肿瘤性质,精准匹配收费项目。
其他:床旁超声、心脏负荷实验仅收一次加收费用;外周血管多普勒禁止拆分为动、静脉单独收费;检验项目需保证报告单、收费、试剂说明书一致;外科根治术不可打包收费,如甲状腺癌根治术已含颈淋巴清扫费。
特殊领域收费与用药规范:血透用药需遵循2021 版操作规程,避免套餐式检查,左卡尼丁等药物使用量需与透析次数匹配,异常高频用药需有充分病历依据;中医外治的中药饮片可单独收费,需分开开具收费单据,禁止与治疗费捆绑,中药贴敷需区分药物类型,避免违规收费。
实用工具与答疑:制作了包含护理、CT、中药等领域的临床常见收费互斥项目表,可提供给参会同仁;在互动环节解答了根管治疗多次就诊的收费规则(按项目、根管数量计费,需与病历描述匹配)、局部浸润麻醉费收取(按手术部位,不同部位可收多次,同一部位仅收一次)等问题。
程主任结合所在医院 DIP 付费改革的实际经历,从医院运营现状、亏损原因、医保管理重塑、应对策略、改革成效五个方面做分享,核心是讲述高起点医院从 DIP 亏损到逐步盈余的实践路径:
医院 DIP 运营现状:解放军总医院海南医院作为三级甲等综合医院,设备精良、技术领先,但2023 年纳入海南省省级统一 DIP 结算后亏损约 500 万,2024 年减亏至 350 万,血液科、心内、胸外等优势学科均出现亏损,核心原因是次均费用高于海南省同级医疗机构,且病种疑难占比高、床位规模有限。
DIP 亏损的主、客观原因
主观原因:存在成本惯性(医生诊疗习惯偏好高值耗材、次均费用高);病案编码准确率低(军队编码转医保编码存在误差,编码填写重统计轻付费);临床科室重视不足(医生仅关注治病,抵触DIP 控费);医院床位规模与收治病种的矛盾(特病单议比例低,高费用病例无法覆盖)。
客观原因:海南省DIP 分组目录少,复杂手术 / 新技术无单独核心病组,纳入低分值综合病组(如口腔科高难度肿瘤手术、心内科射频消融 + 左心耳封堵术);特殊项目(PET-CT、达芬奇机器人)无对应付费规则,住院开展此类项目易亏损;复杂病例(血液科肿瘤)与普通肿瘤分组无差异,并发症多、费用高;双侧手术目录覆盖面有限(如白内障双侧手术住院治疗易亏损)。
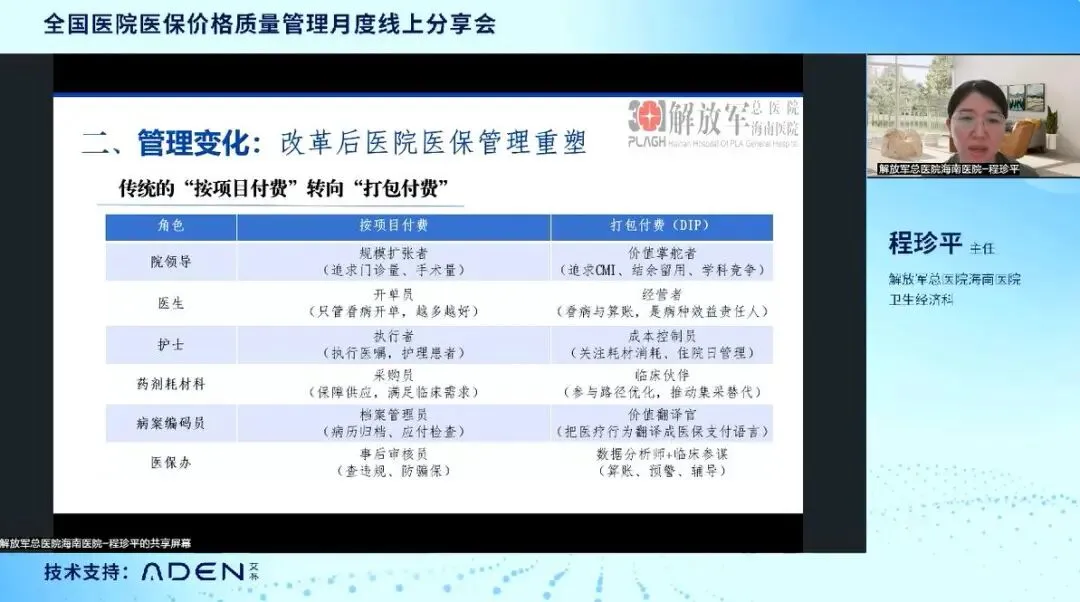
DIP 支付改革下的医保管理重塑:指出DIP 从 “按项目付费” 到 “打包付费” 的本质转变,倒逼医院从 “多拉多得” 转向 “优劳优得”,全院各角色需完成职责转型:
院领导:从规模扩张者到价值掌舵者,关注病种盈亏、CMI 值,推行精细化管理;
医生:从“开单员” 到经营者,在固定额度内兼顾质量与成本,精准填写病案首页;
护士:从执行者到成本控制员,优化护理流程、缩短住院日、减少低值耗材浪费;
药剂/ 耗材科:从采购员到临床伙伴,遴选高性价比品规,规范临床使用,控制耗占比;
编码员:从档案管理员到价值翻译员,确保编码准确,实现临床诊疗行为与标准编码的转化;
医保办:从事后审核员到数据分析师+ 临床参谋,牵头 DIP 改革、开展数据盈亏分析、协调多部门协作。
应对 DIP 改革的具体策略:针对亏损问题,医院采取一系列“组合拳”,核心是渐进式、精准化、全院参与:
重塑组织架构:成立院级DIP 领导小组,纳入临床指导专家,各临床科室设 DIP 专员,实现从医保办单兵作战到多部门联合作战;
强化病案质控:开展病案首页与医保清单的双重校验、双层审核,依托医生工作站优化主诊断/ 主操作勾选功能,确保编码准确、诊断完整;
构建智能化平台:引进DIP 一体化监管平台,实现数据采集整合、智能分组、运行监控可视化、异常情况实时预警,让医生实时掌握病例分组、费用情况;
加强运营分析:开展DIP 运行质量专项提升活动,要求科室主任牵头,成立科室 DIP 小组、制作常见病种口袋书,对低 / 高偏病例逐一核对,对亏损病种重新评估药品、耗材与临床路径,形成 “一科一案” 的整改方案;
加强医保部门沟通:针对分组不合理、特殊项目付费等问题向上级医保部门反馈,推动部分问题解决。
改革成效与核心总结:通过一系列措施,医院病案编码准确率大幅提高,平均住院日明显缩短,次均费用、耗占比下降,医疗服务占比提升,2025 年实现 DIP 盈余,CMI 值略有提高,高偏病例占比下降。最后总结 DIP 管理核心策略:保首页、争工分、调结构、控成本、提效率、绝违规。
听完两位医保一线专家的精彩分享,袁青主委进行了精彩总结和点评。袁主委对孙主任的分享予以高度评价,认为其内容贴合实际,从政策法规、管理体系、临床各场景收费边界、互斥项目收费规则等方面做了细致分析,给出的合规建议对实际工作具有强指导意义;她对陈主任的分享表示认可,肯定其结合医院实际,从亏损原因、管理重塑、应对策略等方面分享的DIP 改革实践经验,为医疗机构应对 DIP 付费提供了可借鉴的思路。
在会议尾声,袁主委指出医疗服务价格规范与DIP 支付改革相辅相成,直接关系医院运营安全与高质量发展,强调 2026 年国家立项指南全面落地、DRG/DIP3.0 版分组方案公布的关键背景下,医疗机构需主动对接改革导向,实现医保合规、效益提升与学科发展的共赢。

END
艾登医生
医生职业进阶平台
←点击图片立即体验
